診療予約


ご妊娠おめでとうございます。新しい命の誕生を順調に迎えられますようこころをこめてサポートさせていただきます。

⾃然な陣痛発来を待っての⼊院、出産です。
※ ⾃然分娩をご希望の場合でも、出産ご予定⽇を過ぎた場合やママや⾚ちゃんの状態によって安全のため分娩誘発や帝王切開術となる事もあります。
⾃然分娩での出産について不安や質問がある⽅はご相談ください。
当院では、1 ⼈1 ⼈の⽅の出産に少しでも寄り添えるよう、助産師と⼀緒にバースプランを話し合う時間を設けています。
詳しくは:こちら:バースプランについて( 院内リンクをご覧ください )
妊娠 ・ 出産は病気ではありませんが、 時として起きる異常(緊急)事態に対して、 適切な処置をしなければ母児ともに危険が及ぶ場合があります。そのため、必要に応じて予防的な検査 ・ 処置も必要となります。
また、緊急時には詳しく説明する余裕がなく、口頭のみの 説明 ・ 承諾にならざるを得ない場合もあることをご了承ください。
私たちが、日常、分娩時に行っている以下の項目について、あらかじめ知っていただき、みなさまの理解のもとにご承諾いただいておりますので、ご協力ください。
尚、ご不明な点につきましては、 医師または助産師に遠慮なく質問ください。
① 分娩監視装置(胎児心拍数モニタリング) : 陣痛と胎児心拍を持続的に確認し、母児の安全を確認します。
② 点滴注射 : 脱水時や分娩前後の大量出血などの異常事態に速やかに対応するために血管確保が必要です。 また、抗菌薬投与なども必要時に行います。
③ 産後検査(採血 ・ 尿検査) : 産後の状態を見るために必要です。
① 導尿 : 膀胱に尿が充満していると、 分娩進行の妨げになることや子宮退縮不良の原因になることが ありますので、適宜行います。
② 人工破膜 : 陣痛が弱く分娩が進行しないときや分娩が遷延しているときに、 人工的に赤ちゃんを包んでいる卵膜を破り、破水させることによって陣痛が
強くなり、分娩が進行することを期待して行います。この処置によって一時的に赤ちゃんの心拍が変動したりすることがあります。
③ 会陰切開 ・ 会陰切開縫合術 : 会陰切開は赤ちゃんを早く娩出させる必要が生じた場合に肛門裂傷を予防するために行うものです。
会陰が十分に伸びないために、母体の適応で行うことも稀にありますが、 基本的には必要のない会陰切開は行わない方針です。
基本的に、生じた傷は溶ける糸(吸収糸)で縫いますので、抜糸の必要はありませんが、創部の状態により抜糸を行うこともあります。
④ 吸引分娩 ・ 鉗子分娩 ・ クリステレル圧出法 : 何らかの理由で、分娩中に母体 ・ 胎児に危険が及ぶ可能性がある場合、
急速遂娩(急いでお産にする事)が必要になることがあります。子宮口が全開し、且つ経腟分娩が可能と 判断した場合に吸引分娩や
鉗子分娩を行います (どちらを選択するかは分娩状況や医師の判断など によって変わります)。吸引分娩は、 赤ちゃんの頭に吸引カップを
かけます。鉗子分娩は、 赤ちゃんの頭を金属製の器具(鉗子)で挟みます。いずれも、 陣痛に合わせて牽引し、 分娩のお手伝いをします。
これらの影響で、産道裂傷(腟壁や会陰が裂けて傷ができること)が生じることがあります。また、胎児 には、 頭皮と骨の間に血腫や産瘤(むくみ)が
できること、 鉗子痕(鉗子のかかった痕)ができることが ありますが、いずれも多くの場合、自然に軽快します。
クリステレルとは、吸引分娩・鉗子分娩の際に医師の立ち合いの元、 腹部より補助的に子宮底を圧迫する手技行為となります。安全基準に従い行います。
⑤ 胎盤用手剥離 : 胎盤が 15 ~ 30 分経っても娩出しないときに、 子宮の中から手を用いて(胎盤鉗子を併用することもあります)、直接胎盤娩出を
行うことがあります。大量出血や、子宮内感染(産褥子宮 内膜炎)を起こしやすく、子宮収縮剤の点滴や抗生物質の投与を行います。
⑥ 子宮底輪状マッサージ ・ ガーゼ充填による圧迫 ・ 分娩後の子宮収縮剤の利用 : 分娩後の子宮収 縮が悪く出血が多くなることがあり
(弛緩出血といいます)、まれに輸血が必要になることがあります。 出血が多くなりそうなときや弛緩出血のときに行うことがあります。
⑦ 母体搬送・新生児搬送:病状が当院での対応が困難と判断された場合には、高次医療施設へ紹介、あるいは搬送することもあります。
通常、説明の上、承諾書を頂いておりますが、緊急性が高いと判断される場合には、事前に十分な説明 ができない場合や承諾書を頂く前に処置を始める事がありますので、 ご了承ください。(緊急事態から離脱した後に、担当医より経過をご説明いたします)
① 子宮収縮剤(陣痛促進剤)の使用 : 子宮収縮が弱く(微弱陣痛)、分娩が進行しない場合や分娩が遷延して母体疲労による子宮退縮不全を起こし
大量出血 (弛緩出血) の原因になることもありますので、適切な陣痛が見られない場合に使用します。また、予定日を過ぎても分娩の兆候が見られない
場合や、母体 ・ 胎児の状況により早期の分娩が望ましいと判断された場合にも使用することがあります。
② 輸血 ・ 血液分画製剤の使用 : 大量出血で生命の危機が生じた場合や、 血液製剤使用の有益性が上回る場合
(血管内播種性凝固の治療、 血液型不適合の予防、 母児間の感染予防など)に使用する事があります。
③ 緊急帝王切開 : 母体 ・ 胎児に緊急事態が生じて、一刻も早く分娩にする必要がある場合(経腟分娩による急速遂娩が困難な場合)に行います。
麻酔方法 ・ 手術(腹壁 切開)方法など、 ご希望に添えない場合もありますのでご了承ください。
④ 面会について
面会時間は、平日・土日祝ともに 15:00〜20:00 の間。
面会の際は、産婦さまと赤ちゃんの安静と感染予防を第一にご配慮いただけますよう、ご理解とご協力をお願いいたします。
⑤ 付き添い・立ち会いについて
ご入院の際、陣痛室分娩室のお付き添い・立ち会い分娩は、安全管理上原則として、ご家族の方お1人様に限らせていただいております。
お子様の入室はご遠慮ください。
※感染症の流行状況により、面会や立ち会いを制限する場合がございますのでご了承下さい。
⑥ お部屋について
産科の特質上、大変混雑する日もございます。入院前にお部屋のご希望は伺っておりますが、ご希望に添えない場合がございます。個室使用の場合は、
個室使用料が発生いたします。あらかじめご了承ください。
⑦ 火気使用について:院内は、全館/敷地内全禁煙 ※電子タバコ含むとなっています。
⑧ 会計について
入院中に概算をお知らせしますので、退院日にご精算お願いいたします。
退院日が休日になる場合は、退院日前の平日中にご精算させて頂きますので、ご了承ください。クレジットカードのご利用も可能です。
⑨ 母体搬送・新生児搬送について
病状が当院での対応が困難と判断した場合は、高次病院に搬送することもあります。
当院スタッフも同乗いたします。スタッフが帰院する際にかかる交通費は、患者様負担となりますのでご了承ください。
医療費控除の対象となりますので領収書は大切に保管してください。
しかし、正常に経過をしていても、突発的に思いがけない変化が起こることがあります。
その際、 適切な処置をとることによって、 母児の安全が確保されます。私たちは安全な分娩のために日々修練を積んで、
最適な判断ができるように努力しておりますが、100%回避できる合併症ばかりではないこともご理解ください。また、医学の発展のため、
当院で行われた検査や診療記録は、個人情報が明らかにならないようにした上で、医学研究(研究結果の学会 報告も含む) に使用する事があります。
併せてご協力をお願いいたします。
当院で分娩をご希望される場合、このような私たちの分娩方針を理解していただき、ご納得の上、ご予約をお願い申し上げます。
当院の”麻酔(無痛)分娩”の特徴-他院との差別化
理念::無痛分娩に関わる全ての人の“満足”と“安全”に貢献する
医師はカテーテル管理・全体の管理を行う、助産師により分娩進行・薬剤コントロールを行う!!
医師は医療のプロであり、助産師はお産のプロです。分娩の進行(痛み)と薬剤の適正使用は密接であり”無痛分娩”のクオリティーに直結しています。
“助産師による無痛分娩マネジメント”が最適というロジックです。
当院では、希望される方へ、硬膜外麻酔による麻酔(無痛)分娩を行っています。
経産婦(2 人目以降の出産)の方は、計画分娩による麻酔(無痛)分娩にも対応しております。
初産婦(初めての出産)の方は、自然に訪れる陣痛の発来を待って麻酔準備処置の対応とさせていただきます。
(※ 自然発来の陣痛(オンデマンド)では、タイミングによりご対応しかねる場合がございますことをご了承ください)
(※ 初産婦(初めての出産)の方で、絶対に無痛分娩をご希望の方は、他院のご検討をオススメします)
分娩予約に関する重要事項説明←( 院内リンクをご覧ください )
無痛分娩に関する:Q&A問い合わせの多い質問集( 院内リンクをご覧ください )
中野院長による、無痛分娩教室 ( オンラインサロンZOOM:予約link )奇数月開催しております。
無痛分娩プロトコル(規則)重要性
-
- 背中の皮膚に局所麻酔をした後、腰の背骨の間から細いチューブを硬膜外腔に留置します。
その後、麻酔薬を専用器機にて自動注入していきます。ご自身の陣痛―赤ちゃんの進行具合にあわせて麻酔薬を追加注入していきます。
無痛分娩は、「痛みが無い」と書きますが、完全に無感覚、無痛覚というわけではありません。 - ご自身の陣痛―赤ちゃんが出口に向かって進行する時の”痛みを”麻酔薬”を使って和らげましょう。という考え方です。
- 1. ママの意識ははっきりしています
下腹部の痛みコントロールのため意識への影響はなく、赤ちゃんを抱いたり、会話をしたり産後も問題なく行えます
- 2. 赤ちゃんへのお薬の影響はありません
硬膜外麻酔は局所麻酔のため、母体への血中濃度も非常に少なく、赤ちゃんへ麻酔の影響は確認されておりません
- 3. 体力が温存できます
出産は基本的に長時間かかりますので、痛みの少ないお産は母体の体力を温存し、産後の回復が良く、育児行動がへの余裕が生まれます
- 4. 医師や看護スタッフが常にお薬の効き目や安全性をチェックしています
痛みの管理と分娩進行を総合的に判断し、麻酔を調節していきます
血圧や脈拍数、赤ちゃんの胎児心拍数などを厳重に管理していますのでご安心ください - 5. 痛みをコントロールした状態で、しっかりと息んで出産できます
分娩進行を評価しながら陣痛の痛みを10(点)段階に分け3点を超えないように麻酔をコントロールしていきます
安全な分娩が行えるよう麻酔薬をコントロールしますので、不必要な痛みを感じることなく出産が可能です - 6. 腰椎からの麻酔薬注入(腰椎麻酔)
お産までの時間が短いと判断した場合、<緊急無痛麻酔>腰椎麻酔を行います
無痛の効果は高いですが、麻酔効果時間が短い特徴があります
帝王切開で用いる麻酔と同じで、症例数も多く経験も豊富ですのでご安心ください - 7. 会陰裂傷が少なくなります
産道付近の筋肉緊張がほぐれる状態のため、会陰裂傷のリスクが低くなります
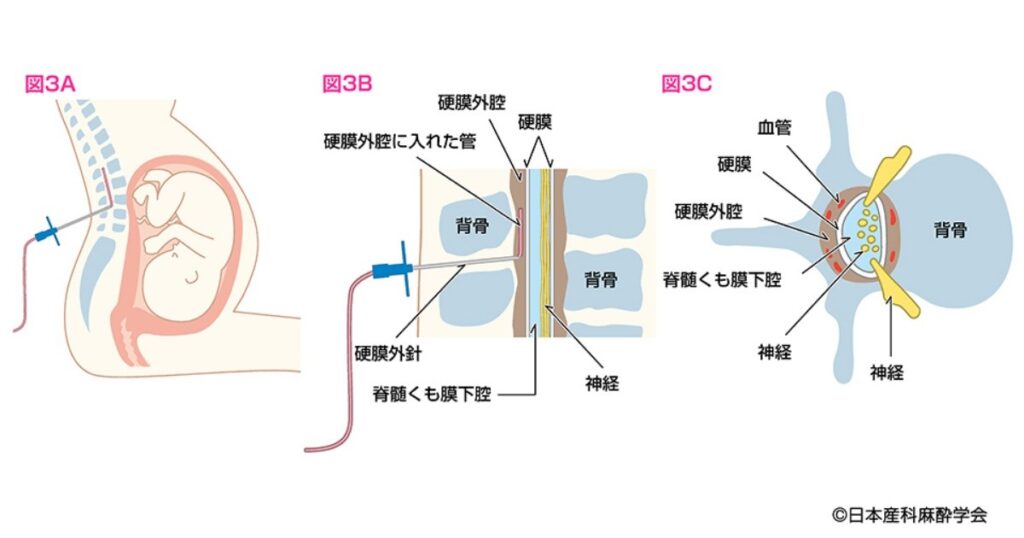 ▲日本産科麻酔学会サイト、無痛分娩Q&A「図3.硬膜外鎮痛」より引用
▲日本産科麻酔学会サイト、無痛分娩Q&A「図3.硬膜外鎮痛」より引用
無痛分娩の特徴
- 背中の皮膚に局所麻酔をした後、腰の背骨の間から細いチューブを硬膜外腔に留置します。
-
-
- 1. 陣痛促進剤を使った出産が必要になる場合があります
計画分娩など自然な陣痛開始ではない場合、陣痛が弱くなり、分娩の進行が遅れることがあります。 これに対して陣痛促進剤を使用しなければならなくなったり、吸引娩出術(赤ちゃんの頭にカップを装着して引っ張る)が必要になったりすることがあります。
- 2. 麻酔効果不十分
片側効き、まだら効きなど、麻酔薬が入っているのに、どうしても一定の部分の痛みだけ軽くならないことがあります。
その際には麻酔チューブを少し引き抜いて調整しますが、それでもなお効果が不十分の時には、麻酔チューブの入れ直しが必要になることがあります。 - 3. 分娩停止による帝王切開の必要性
原因はさまざまですが、児頭骨盤不均衡、胎盤・臍帯由来により赤ちゃんの心拍が低下するので分娩を中止して胎内よりすみやかに救出する必要があります
麻酔薬使用との因果関係は認められていないとされていますし、分娩停止発生頻度に麻酔薬使用の有無については実証されていないのが現状です - 4. まれに起きること
発熱・腰痛・背部痛・血圧低下・頭痛・足の感覚異常しびれ
より詳しく知りたい方は、外部リンクよりご参照ください
産科麻酔科学会JSOAP -
- 1. 陣痛促進剤を使った出産が必要になる場合があります
-
-
-
-
-
1. 東京都無痛分娩費用助成事業実施要綱及び東京都無痛分娩費用助成事業助成金交付要綱の内容に同意した上で、「自主点検表」の項目を確認し、
全ての要件を満たしています。2. 安全な無痛分娩を提供するために必要な診療体制を確保するよう努めます。
・インフォームド・コンセントを実施しています。
・無痛分娩に関する標準的な説明と同意書保管を行います。
・無痛分娩に関する安全な人員体制を確保しています。
・医療管理機器の定期的メンテナンスを行います。
・無痛分娩教室 ( オンラインサロンZOOM:予約link )奇数月開催しております。
3. 無痛分娩の提供体制に関する情報公開の促進をおこなっています。
・診療体制に関する情報公開 -(JALAサイト内ページへ移動)
・無痛分娩施設情報一覧 -(医院サイト内ページへ移動)
・急変時の体制(無痛分娩時の管理体制)-(医院サイト内ページへ移動)
・当医院の分娩実績 -(医院サイト内ページへ移動)
・無痛分娩にかかる費用について -(医院サイト内ページへ移動)
・無痛分娩に関する標準的な説明文書 -(医院サイト内ページへ移動)
・無痛分娩マニュアル -(医院サイト内ページへ移動)
・無痛分娩看護マニュアル -(医院サイト内ページへ移動)
4.「無痛分娩に関するワーキンググループ( 多摩無痛分娩勉強会 )」の設置
・近隣の医師10施設程度と無痛分娩の提供体制についての継続的な検討に参画し、相互に連携した活動を展開しています。HP更新日時:2026/3/02
-
2015年無痛分娩の事故報道について
現在、当院の全出産のうち、60~65%の方が硬膜外麻酔による無痛分娩を行っております。
平成27年、無痛分娩による事故が報道され、麻酔の専門性や有床診療所(産科医院)の存在論まで話題となりました。
しかし、世界で最も安全な日本の分娩の約50%は有床診療所で行われ、有床診療所なしでは現実的に日本の出産数は賄えません。
産科医不足、医師の労働問題が提起される現在、施設集約化論がありますが、拙速な制度変更により地域のベテラン産科医が分娩をやめ、
分娩数の減少を上回る勢いで産科施設が減少する懸念があります。
実際に、分娩取扱施設数は、2007年の1,281施設から2023年には947施設に減少しています。※日本産婦人科医会施設情報より
また日本において麻酔科医不足から長年産科の麻酔は産科医が担ってまいりました。
当院でも通常の帝王切開術も含め、硬膜外麻酔を年間約180〜240 名の方に行っております。
分娩施設において帝王切開術は避けられず、いかなる時間帯においても対応してまいりました。
産科医療の崩壊が心配される中、モチベーションの高い産科臨床医が力を合わせて医療崩壊を防がなければならないと感じております。
麻酔科医/産科医でもある
入駒 慎吾 医師ご指導の元、無痛分娩コンサルトを受けております。
無痛分娩プロトコルにて、無痛分娩管理。入駒医師による、プロトコル遵守 勉強会を毎月開催。
医師、助産師の確保、分娩緊急時の対策訓練。
搬送先病院(小児救急病院含む)との地域連携会議参加。
24時間体制にて、緊急帝王切開対応しています。 -
-

↑上記リンク(外部ページ移動)
をクリックして下さい。
中野産婦人科医院プロトコル共同管理者
:入駒 慎吾医師
2020年より無痛分娩コンサルティングを依頼
医療施設の知識やスキルの向上を図る
医療施設の知識やスキルの向上を図る=カンファレンスが効果的だと考えました。無痛分娩のクオリティを高めることで、母体の異変に早く気付き、適切な対応を行うようになって安全性が高まるという結論にいたりました。
当施設で起こった無痛分娩全症例を、医師・助産師や看護師が、1例1例、細かく分析して、未来につなげる何かしらの反省点を得ることを、徹底的にやっています。
現場でのノウハウが蓄積されていき、経験値を積み上げていくにはとても効果的で、結果として安心安全な無痛分娩につながっています。
毎月スタッフ勉強会を行い、1例毎に評価・研鑽しています。
無痛分娩での出産についてご不安やご質問がある方は、スタッフへご相談ください。
無痛分娩(硬膜外麻酔)とは?
硬膜外麻酔による無痛分娩のデメリット
東京都無痛分娩費用助成:東京都では、希望する方が安心して無痛分娩を選択できるよう、要件を満たした都民の方を対象に、無痛分娩に要した費用を助成します
東京都福祉保健局ホームページ(外部リンク:無痛分娩費用の助成)
ーーーー申請の方法ーーーー
多くの方が自分が対象になるかの問い合わせが多い件
※東京都では現在準備中です。決まり次第、当ページにてお知らせします。
ご参考資料 : 自分が対象になるか??(内部Linkページへ)
ーーーーーーーーーーーーー
東京都福祉局より
出産を迎える妊婦が適切に分娩方法を選択できるよう、動画を御案内いたします
無痛分娩を希望する妊婦さんは、動画の視聴をお願いいたします。
◆第1部 分娩の基礎知識(産婦人科)(約15分)
◆第2部 無痛分娩について(麻酔科)(約23分)
安全な無痛分娩を提供するために必要な診療体制に関する提言

帝王切開術の既往や、経膣分娩でのハイリスクの場合(骨盤位や巨大児、胎児機能不全)が主に帝王切開の適応となります
帝王切開分娩の既往ある方は、子宮破裂などのリスク回避の為、帝王切開分娩となります
帝王切開術での麻酔は、腰椎麻酔・硬膜外麻酔という腰から下の部分麻酔を使用します
下半身のみの麻酔なので、意識ははっきりしています
赤ちゃんとママの状況をみながら、出産直後より赤ちゃんにご対面でき直接赤ちゃんに触れて頂けます
ご対面を済ませた後は、静脈からの麻酔により手術が終わるまで眠て頂きます
赤ちゃんは、お母さんにご対面後、ご主人(パートナー)様へ逢いにゆきます
帝王切開のお傷ですが、なるべく目立たないよう横のお傷となります
お傷の縫合糸は、2か月程度で吸収分解されますので、抜糸などの痛みもございません
お傷の治りを早く、綺麗にできる”ラグファス”という商品もご準備しております。申しつけください
手術後も、硬膜外より麻酔薬を継続して使用することで、痛みの緩和コントロールが長くできますのでご安心ください
点滴、座薬の準備もございます、痛みを我慢しないでください
帝王切開では、手術日前日の入院となります
手術予定日は、火曜日・金曜を予定しています。事前にスケジュール調整お願いします
手術前日21時より、絶飲食となります
手術当時の朝より、点滴の準備や処置をおこないます
食事:術後1日目より白湯からおかゆ、常食へと変わっていきます
術後2日目より、母児同室がはじまります。体調を相談しながらはじめます